Publicat pe 22 septembrie 2020
Actualizat pe 7 martie 2023
Infecția virală cu HPV este cea mai întâlnită boală cu transmitere sexuală și se estimează că afectează până la 80% din persoanele aflate la vârsta fertilă la un moment dat în cursul vieții. Majoritatea oamenilor nu știu că au infecția deoarece frecvent aceasta nu determină simptome și astfel o pot transmite mai departe, în special prin contact sexual.
Boala se manifestă diferit în funcție de tulpina de virus cu care intrăm în contact. Există tulpini strict benigne (necancerigene) care sunt implicate în apariția negilor pe pielea din zona genitală, anală sau pe tălpi/palme și tulpini cu potențial oncogenic înalt-agresiv (cancerigene) care la un număr redus de oameni poate evolua până la apariția cancerului de col uterin (cancer cervical), vaginal, penian sau orofaringian.
Conținut
Recomandarea doctorului

În țările evoluate, cu programe de screening bine construite, prevenția infecției cu HPV și depistarea precoce a leziunilor ce pot evolua spre cancer, ocupă un loc foarte important. Evident, orice leziune tegumentară nou apărută (a pielii), trebuie să direcționeze pacientul către un medic dermatolog. Leziunile din zonele genitale la bărbați și infecția HPV la aceștia sunt diagnosticate și tratate la medicul urolog. În ceea ce privește infecția genitală cu HPV și riscul de cancer la femei, sunt câțiva pași simpli care pot fi și trebuie urmați de fiecare femeie:
1. Vaccinare înainte de începerea vieții sexuale (se aplică și pentru băieți). Vaccinarea după începerea vieții sexuale are o eficiență scăzută, dar este de asemenea indicată.
2. Consult ginecologic anual cu TEST PAPANICOLAU și ecografie transvaginală.
3. Dacă rezultatul testului Papanicolau indică o leziune, următorul pas este genotiparea HPV (identificarea tulpinilor de HPV).
4. În cazul identificării unor tulpini cu risc, se continuă cu COLPOSCOPIE și în funcție de rezultat-urmărire prin repetarea procedurilor enumerate mai sus sau ERAD/CONIZAȚIE sau chiar intervenție chirurgicală. Educația medicală este esențială pentru prevenirea unor afecțiuni grave, iar preocuparea oamenilor pentru informare este lăudabilă.
Dr. Georgiana Bolocan – Obstetrică-Ginecologie

Ce este HPV ?
Virusul papiloma uman (Human Papiloma Virus – HPV) este un ADN virus din familia Papillomaviridae. Peste 140 de tulpini au fost identificate și clasificate în funcție de potențialul de a genera o formă de cancer (afecțiune malignă) în tulpini cu risc oncogenic scăzut (subtipurile 6, 11, etc.) și tulpini mai agresive, cu risc oncogenic înalt (subtipurile 16, 18, 31, 33, 45, etc.).
Tipuri de HPV
Există peste 150 de tipuri de HPV care trăiesc în organism, însă doar un număr mic de tipuri provoacă probleme prin schimbarea celulelor de la normale la anormale.
HPV infectează celulele pielii. Infecția cu tipurile de HPV cu risc scăzut poate provoca veruci genitale externe. HPV-urile cu risc scăzut (lrHPV), adică HPV 6 și HPV 11, cauzează aproximativ 90% din cazurile de veruci genitale și sunt rareori asociate cu cancer al tractului genital inferior.
Negii din alte părți ale corpului, cum ar fi cei de pe mâini, sunt cauzați de diferite tipuri de HPV.
Infecția cu tipuri de HPV cu risc ridicat (hrHPV) care nu sunt eliminate de sistemul imunitar poate provoca cancer de col uterin, de anus, orofaringian, vaginal, vulval și penian.
Cele mai frecvente tulpini de HPV cu risc crescut de cancer sunt 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 și 68.
Tipurile 16 și 18 sunt cel mai frecvent asociate cu dezvoltarea cancerului, împreună reprezentând aproximativ 70% din cancerele de col uterin invazive.
Cu toate acestea, nu toate infecțiile cu tulpina 16 HIV sau 18 progresează spre cancer.
Cum se transmite HPV?
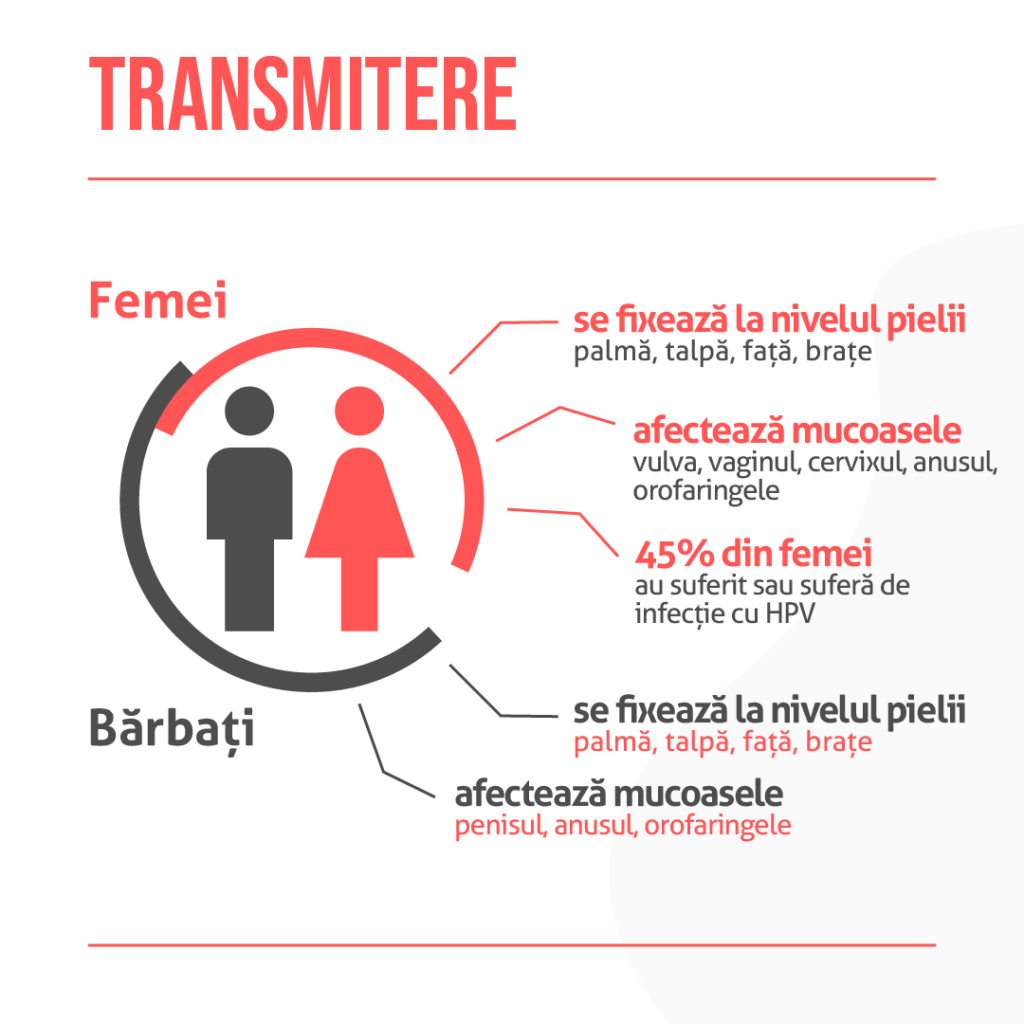
Virusul papiloma are o predispoziție de a se fixa la nivelul pielii ( palmă, talpă, față, brațe) și mucoaselor ( genitală și anală). Pot apărea veruci filiforme. Transmiterea HPV poate avea loc doar prin contact direct, atingere piele pe piele și în urma actului sexual, putând să afecteze:
- Vulva;
- Vaginul;
- Cervixul;
- Penisul;
- Anusul;
- Orofaringele.
În general, sunt afectate organele genitale!
Transmiterea nu se poate face prin sânge sau secreții (vaginale, spermă), dar sexul protejat chiar în momentul când aveți HPV scade semnificativ riscul. Se estimează că aproximativ 45% din femeile de vârstă fertilă au suferit sau suferă de infecție cu HPV.
În general, majoritatea cazurilor de HPV apar la femeile active sexual.
Astfel, infecția cu HPV reprezintă cea mai comună boală cu transmitere sexuală la nivel mondial. În cazuri mai rare, s-a observat infectarea fătului în timpul sarcinii de către mama bolnavă, având ca manifestare o forma severă de papilomatoză respiratorie. Nu faceți sex neprotejat în timpul sarcinii!
HPV la femei: simptome, cauze, tratament
Infecția cutanată cu HPV se manifestă prin apariția unor formațiuni crescute anormal pe piele, gri-palide, denumite veruci sau condiloame genitale, în termeni populari fiind cunoscute ca negi. Uneori aceste creșteri pot debuta cu senzația de jenă, mâncărime, usturime sau sângerări.
Negii se găsesc de obicei pe mâini și picioare (veruci plantare), având un aspect caracteristic îngroșat/indurat sau de creastă de cocoș/conopidiform și colorați alb-gri sau roșiatici. Aceștia sunt proeminenți, unici sau multipli, iar dimensiunea lor poate varia de la o gămălie de ac la câțiva centimetri în diametru. Debutul poate fi asimptomatic sau cu senzație de arsură, mâncărime (prurit), mici sângerări, în general fără durere.
- Negii plați apar mai frecvent pe mâini și brațe, iar în cazul tinerilor și copiilor cu imunitate normală pot regresa spontan.
- Negii din talpă (plantari) pot să apară pe calcâie sau în zona degetelor, au o creștere spre interior și în centru un punct negru, pot fi dureroși în timpul mersului.
- Negii unghiei se pot dezvolta în jurul unghiei (periunghial) sau subunghial și din cauza localizării pot fi mai dificil de diagnosticat și tratat.
- Negii apăruți în zona genitală (vulvă, vagin) și anală sunt cauzați de asemenea de tulpini cu oncogenitate scăzută-benigne. Se descriu ca numeroase umflături mici și albicioase, fără lichid (spre deosebire de infecția herpetică).
Leziunile plane aflate în interiorul vaginului sau colului uterin se asociază cu senzație de usturime, durere, sângerări și pot fi descoperite doar în timpul unui control de specialitate.
Virusul HPV poate fi luat prin contactul mână-organul sexual al partenerului, sex oral, vaginal, anal, sărut, prin jucării sexuale nedezinfectate, dar și prin auto-inoculare, adică mutarea infecției la aceeași persoană de pe mână în zona genitală sau invers.
Actual se consideră că în condiții bune de igienă este puțin probabil să vă infectați cu HPV la piscină sau folosind o toaletă comună ori același prosop.
În cazul în care observați modificări ale secrețiilor vaginale, dureri în zona bazinului, dureri sau sângerări în urma actului sexual, vă recomandăm o consultație rapidă oferită de colegii noștri ginecologi.
HPV la bărbați: simptome, cauze, tratament
Majoritatea bărbaților infectați cu HPV nu prezintă niciodată simptome și nu își dau seama că sunt infectați.
Dacă prezentați simptome, este posibil să observați veruci genitale pe:
- Penis
- Scrot
- Anus
Atât bărbații, cât și femeile pot contracta HPV în urma relațiilor sexuale vaginale, anale sau orale cu o persoană infectată.
Majoritatea persoanelor care au o infecție cu virusul papiloma uman și o transmit partenerului în necunoștință de cauză deoarece nu sunt conștiente că sunt infectate cu HPV.
În prezent, nu există niciun tratament pentru bărbați sau femei pentru HPV. Cu toate acestea, majoritatea problemelor de sănătate cauzate de HPV sunt tratabile. Dacă dezvoltați veruci genitale, medicul dumneavoastră va folosi o varietate de medicamente topice și orale pentru a trata aceste simptome.
Mă regăsesc în grupa de risc?
Printre factorii de risc cel mai frecvent implicați și care pot fi modificați prin adoptarea unui comportament preventiv, putem enumera:
- Fumatul;
- Promiscuitate (parteneri sexuali multipli, sexul neprotejat);
- Începerea vieții sexuale înainte de vârsta de 16 ani;
- Imunitate scăzută (pacienți care utilizează medicație imunosupresoare sau asociază boli cronice severe);
- Co-infecția cu HIV sau alte boli cu transmitere sexuală;
- Utilizarea pilulelor contraceptive pentru o perioadă de peste 5-10 ani.
Testarea HPV
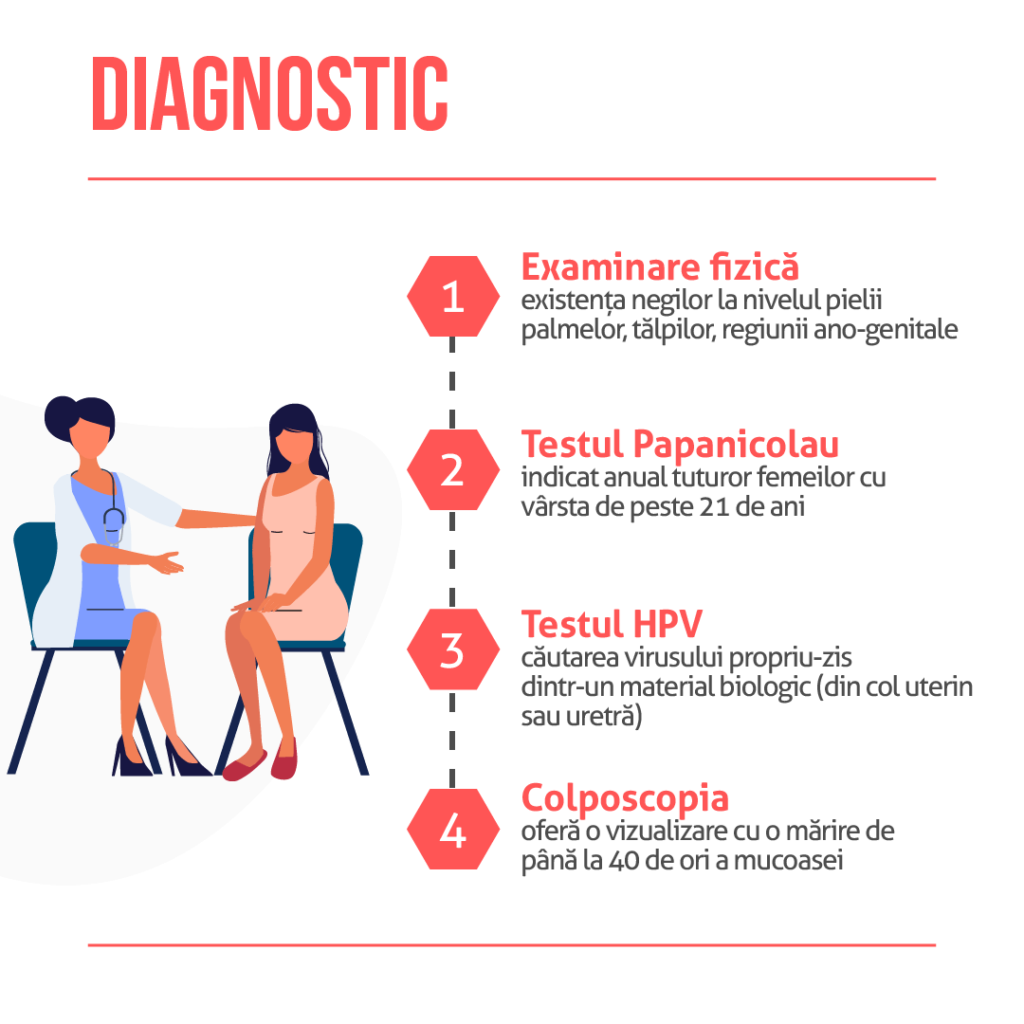
Examinarea fizică de către medic poate evidenția prezența negilor la nivelul pielii palmelor, tălpilor, regiunii ano-genitale.
Testul Babeș Papanicolau este indicat anual tuturor femeilor cu vârsta de peste 21 de ani, dacă acestea și-au început viața sexuală. Acesta generează informații despre mucoasa colului uterin și despre existența unor modificări precanceroase (displazii).
Interpretările testului Babeș Papanicolau ( Pap smear) și rezultatele pe care le putem primi din partea medicului sunt:
- un rezultat normal
- un rezultat neconcludent ( nu se poate afirma sau infirma existența unui țesut anormal, caz în care medicul vă va solicita refacerea testului după 6 luni)
- un rezultat modificat: celule scuamoase atipice cu semnificație nedeterminată (ASC-US) sau leziune intraepitelială scuamoasă: L-SIL (leziune intraepitelială scuamoasă de grad scăzut) sau H-SIL (leziune intraepitelială scuamoasă de grad înalt) (având ca indicație investigații suplimentare precum testul HPV, colposcopia sau biopsia)
Testul HPV presupune căutarea virusului propriu-zis dintr-un material biologic precum celulele din mucoasa colului uterin la femei sau a uretrei la bărbați. Această testare nu se face de rutină decât la femeile de peste 30 de ani sau în cazul femeilor sub 30 de ani cu un rezultat modificat în urma frotiului Babeș Papanicolau. Testarea nu se va face în perioada menstruației, ci în zilele 8-12 ale ciclului menstrual, putând determina rar disconfort la recoltare sau sângerări mici în urma procedurii.
Colposcopia este o procedură ce completează diagnosticul medical și oferă o vizualizare cu o mărire de până la 40 de ori a mucoasei vulvei, vaginului și a colului uterin. Daca ginecologul identifică zone cu aspect modificat, poate preleva material biologic pentru testul Babeș Papanicolau sau pentru o biopsie efectuată de un specialist în anatomie patologică.
Evoluție și complicații HPV
Complicațiile cele mai de temut ale infecției cu HPV sunt asociate frecvent cu tipurile 16 și 18 și pot apărea la 5-10 ani de la debutul bolii în lipsa unui tratament pentru papiloma virus.
- Cancerul de col uterin, vagin, penis, anus și orofaringe
- Papilomatoza respiratorie (un număr mare de veruci ce pot îngreuna semnificativ respirația). Această afecțiune deosebit de periculoasă apare la bebelușul născut prin naștere naturală atunci când mama este în faza activă a infecției cu HPV la nivelul vaginului, colului uterin sau regiunii ano-genitale.
- Condylomata gigantea/ Tumora Buschke-Löwenstein (o infecție persistentă cu HPV manifestată prin negi mari și confluenți în regiunea perianală)
Tratamentul infecției cu HPV
Până în prezent, nu există un tratament definitiv al infecției cu HPV, medicul tratând doar manifestările bolii, fiind prezent riscul de reapariție până la 20-30% din cazuri. Din fericire, anumite leziuni precum negii apăruți la copii sau leziunile colului uterin la femeile tinere pot regresa spontan în decurs de un an.
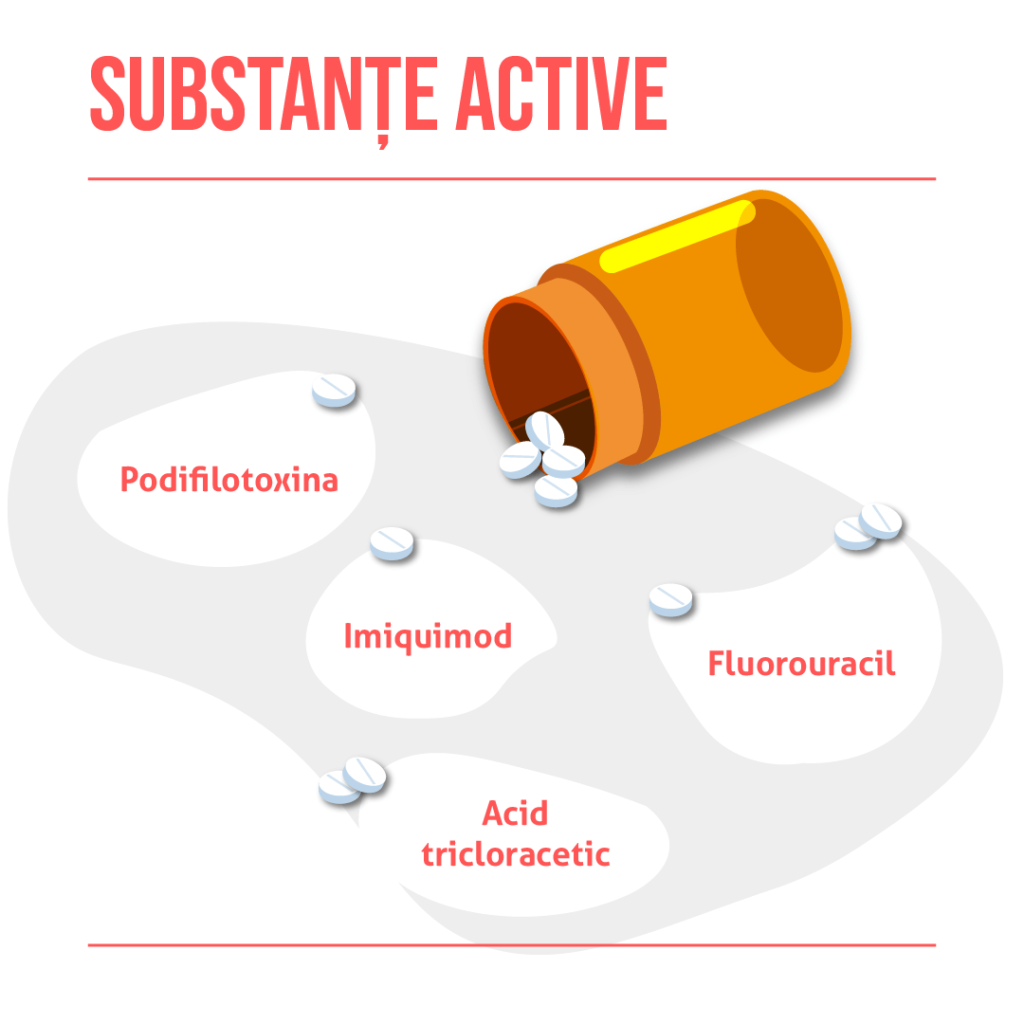
Pentru leziunile pielii și pentru unele leziuni ale mucoaselor, medicul dermatolog vă poate recomanda tratamentul medicamentos topic cu creme sau unguente ce au următoarele substanțe active:
- Podifilotoxina
- Imiquimod
- Acid tricloracetic
- Fluorouracil
Uneori, negii comuni (verucile vulgare) sau modificările mucoasei prezintă o cantitate mare de virus. De aceea, o intervenție mai agresivă de îndepărtare poate fi necesară:
- Îndepărtarea chirurgicală (excizia) cu o chiuretă sau un bisturiu;
- Electrocauterizarea (arderea negului);
- Terapia laser (cauterizarea cu ajutorul pulsațiilor luminoase);
- Crioterapia (înghețarea cu azot lichid);
- ERAD (electrorezecția cu ansa diatermică – îndepărtarea leziunii identificate cu ajutorul unei substanțe specifice denumită Lugol);
- Conizația (procedură ginecologică invazivă ce presupune îndepărtarea unei secțiuni în formă de con de la nivelul colului uterin ce conține leziunea și țesutul sănătos înconjurător).
Timpul de recuperare după aceste proceduri ginecologice variază individual între una și patru săptămâni, interval în care contactul sexual nu este recomandat.
/570x570/landing-page/doctor-hero-image.png)
Ai nelămuriri cu privire la cazul tău?
Consultă unul dintre cei peste 500 de doctori online
Doctori de top. Rapid. Confidențial
Scrie o întrebareCum pot preveni sau reduce riscul infectării cu HPV?
- Controale dermatologice și ginecologice regulate
- Începerea vieții sexuale după vârsta de 18 ani
- Vaccinarea
- Practicarea monogamiei și folosirea prezervativului pentru a micșora șansele de a contacta o boală cu transmitere sexuală
- Alimentație echilibrată pentru a asigura un sistem imun competent
- Vaccinare HPV înaintea începerii vieții sexuale
Este recomandată efectuarea testelor, analizelor medicale, dar și vaccinarea!
Viața sexuală cu HPV
- Reluarea vieții sexuale protejate cu partenerul/partenera dvs va putea fi realizată doar cu acordul medicului ginecolog, atunci când nu mai există posibilitatea unui pericol real de a infecta partenerul/partenera;
- Vorbiți în mod deschis cu partenerul/partenera dvs despre ceea ce simțiți, despre dificultăți, temeri și îngrijorări;
- Nu vă învinovățiți pentru infecția cu HPV. Este o boală frecventă, iar soluția nu o reprezintă abstinența, ci prevenția și tratamentul adecvat;
- Monitorizați regulat evoluția bolii după schema propusă de medicul dvs, astfel încât o posibilă recidivă să fie tratată cât mai repede.
Dacă suferiți de fibroame uterine, acestea nu sunt cauzate de infecția cu HPV, dar vă pot afecta viața sexuală.
Dacă am avut infecție cu HPV mai pot avea copii?
În ceea ce privește fertilitatea feminină, studiile au demonstrat că infecția cu HPV nu afectează funcția ovarelor. Cu toate acestea, intervențiile precum conizația și repetate proceduri la nivelul mucoasei colului uterin pot cauza pierderea sarcinii (col scurtat) sau pot îngreuna implantarea produsului de concepție (cicatrici la nivelul colului/canalului cervical, aderențe).
Efectul marcat al infecției cu HPV se referă mai degrabă la fertilitatea masculină, mobilitatea și calitatea spermatozoizilor fiind influențate prin legarea directă a virusului. Virusurile HIV infectează celula reproducătoare masculină, spermatozoidul, și îi modifică mobilitatea, adică în timpul contactului sexual celulele din spermă nu se vor mai mișca suficient de repede pentru a intra în contact cu celula reproducătoare feminină (ovulul), deci fecundarea nu va putea avea loc.
Vaccinul HPV. Cui se adresează și care sunt efectele adverse?
În momentul de față pentru a preveni infecția cu anumite tulpini de HPV există două vaccinuri disponibile:
- Cervarix ( subtipurile 16 si 18)
- Gardasil 9 ( subtipurile 6,11,16,18,31,33, 45, 52,58).
Vaccinarea se adreseaza fetelor, baieților și tinerilor până la vârsta de 26 de ani. Vaccinul nu poate trata o infecție deja existentă, dar poate preveni infectarea și complicațiile asociate, subtipurile 16 și 18 generând aproximativ 80% din cazurile de cancer de col uterin.
Vaccinul are o eficiență de 100% pentru tulpinile menționate în prospect dacă este administrat înaintea începerii vieții sexuale. Vaccinul nu prezintă protecție pentru toate tulpinile de HPV, ci doar pentru cele menționate în prospect.
Vaccinul nu are alte contraindicații în afara alergiei la excipienții vaccinului (substanțe fără proprietăți active cu rolul de a stabiliza soluția activă). Reacțiile adverse sunt rare, dar tranzitorii și se pot manifesta local în zona injectării prin roșeață, umflare și mâncărime.
Care sunt bolile cu simptome asemănatoare?
Diagnosticul diferențial ar trebui realizat cu alte afecțiuni cu manifestări similare din sfera dermatologică și ginecologică:
- Condyloma lata (sifilis);
- Keratoză seboreică;
- Nevi;
- Fibroame;
- Polipi;
- Herpes genital/labial.
Noi corelații medicale: HPV și cancerul cavității bucale
Conform studiilor, în ultimii ani s-a remarcat o creștere a incidenței cancerului cavității bucale și orofaringerului, într-o directă corelație cu practicarea sexului oral și a infectării cu HPV. Grupele de risc sunt reprezentate de batrâni și de bărbații tineri, fumători.
Pot apărea simptome HPV în gât. Debutul afecțiunii este progresiv și se manifestă prin disfagie (dificultăți la înghițire), dureri persistente în gât și otalgii (dureri la nivelul urechii). Momentan nu există o metodă de screening echivalentă testului Papanicolau pentru a depista stadiile incipiente ale acestei afecțiuni, iar genotiparea ADN din salivă nu se realizează de rutină.
Întrebări frecvente
Infectarea cu HPV are loc cel mai frecvent prin contact sexual neprotejat. Se poate transmite infecția prin orice fel de contact direct piele-piele, incluzând sărutul, strângerea mâinii, toate formele de sex protejat/neprotejat, oral, vaginal, anal. Sexul folosind prezervativul micșorează suprafața de contact dintre cei doi parteneri, astfel micșorează și riscul transmiterii bolii, dar nu îl elimină complet.
Mama bolnavă de HPV genital poate infecta fătul în timpul nașterii naturale, iar acesta are riscul de a dezvolta papilomatoză respiratorie, o afecțiune care îi poate pune viața în pericol. În afara jucăriilor sexuale folosite fără prezervativ sau nedezinfectate, este puțin probabil să luați boala de pe obiecte precum scaunul de la toaletă/ prosoape.
În momentul de față nu există un remediu definitiv pentru această infecție. Nu există nici vreun remediu natural. Sistemul imunitar al organismului este cel care luptă cu virusul și reușește să îl elimine complet în decurs de 1-2 ani. Tratamentele disponibile și recomandate de medici au rolul de a micșora cantitatea de virus din organism pentru ca imunitatea să fie eficientă. De asemenea, tratamentele sunt eficiente împotriva simptomelor; îndepărtarea negilor reușește să reducă riscul infectării partenerului/partenerei și intervențiile ginecologice pot preveni evoluțiile agresive până la apariția cancerului.
Riscul de infectare/ transmitere HPV de la toaletă (capacul de WC) este foarte redus. Este extrem de rar să contractați HPV de la atingerea suprafețelor precum clanțe și scaune de toaletă sau chiar de la prosoape sau îmbrăcăminte.
În general, genotiparea HPV durează aproximativ 14 zile.
Nu exista niciun test de sânge HPV pentru bărbați sau femei care să identifice prezența infecției HPV. Testul Babes-Papanicolau, care poate identifica tulpini HPV, se realizează prin recoltarea unei secreții vaginale care este examinată microscopic.
LSIL înseamnă leziune intraepitelială scuamoasă de grad scăzut. În cazul în care diagnosticul este LSIL, sunt prezente anumite celule precanceroase.
În cazul în care se dezvoltă simptome, ele apar, de obicei, la 2 până la 3 luni după contractarea infecției. În anumite cazuri, simptomele pot apărea și după câțiva ani.
În funcție de tipul de HPV pe care îl aveți, virusul poate persista în corpul dumneavoastră ani de zile. În cele mai multe cazuri, corpul dumneavoastră poate produce anticorpi împotriva virusului și poate elimina virusul în decurs de unul până la doi ani. Multe tulpini de HPV dispar definitiv fără tratament.
Dr. Georgiana Bolocan ⬤
Medic Rezident Obstetrică-Ginecologie
- Specializare: Obstetrică-Ginecologie
- A ajutat peste 150 de oameni pe Medic Chat
- Feedback excelent
- Răspunsuri rapide (tipic 1-2 ore)
- Peste 10 testimoniale
“Multumesc din suflet pentru sfaturi. Am dat in sfarsit de un medic care stie ce face.” (Simona)
“Un specialist care cu adevarat explica pe inteles Bravo!” (Ana)
[1] Nccc-online [2] NHS [3] Arasnet [4] PracticalDermatology [5] MedicalNewsToday

