Publicat pe 11 februarie 2026
Actualizat pe 11 februarie 2026
Spondilita anchilozantă este o boală reumatologică inflamatorie cronică ce afectează în special articulațiile sacroiliace și coloana vertebrală. Face parte din grupul spondiloartritelor și apare de obicei la persoane tinere, active, fiind adesea confundată în fazele inițiale cu durerile lombare banale. Din cauza acestui debut insidios, diagnosticul este frecvent întârziat, ceea ce poate duce la complicații structurale ireversibile.
/150x150/doctors/ELeBp3Khko3fHNArr/ELeBp3Khko3fHNArr-thumb)
Conținut
Ce este spondilita anchilozantă
Spondilita anchilozantă este o boală inflamatorie sistemică, cu mecanism autoimun, caracterizată prin inflamația cronică a articulațiilor coloanei vertebrale. Inflamația persistentă determină, în timp, distrugerea structurilor articulare și formarea de os nou, ceea ce duce la rigidizarea progresivă a coloanei (anchiloză).
Cele mai frecvent afectate sunt:
- articulațiile sacroiliace;
- coloana lombară și dorsală;
- coloana cervicală în stadii avansate.
Boala debutează, de regulă, înainte de vârsta de 40 de ani și are o evoluție lent progresivă, cu perioade de acutizare și remisiune.
Cauzele spondilitei anchilozante
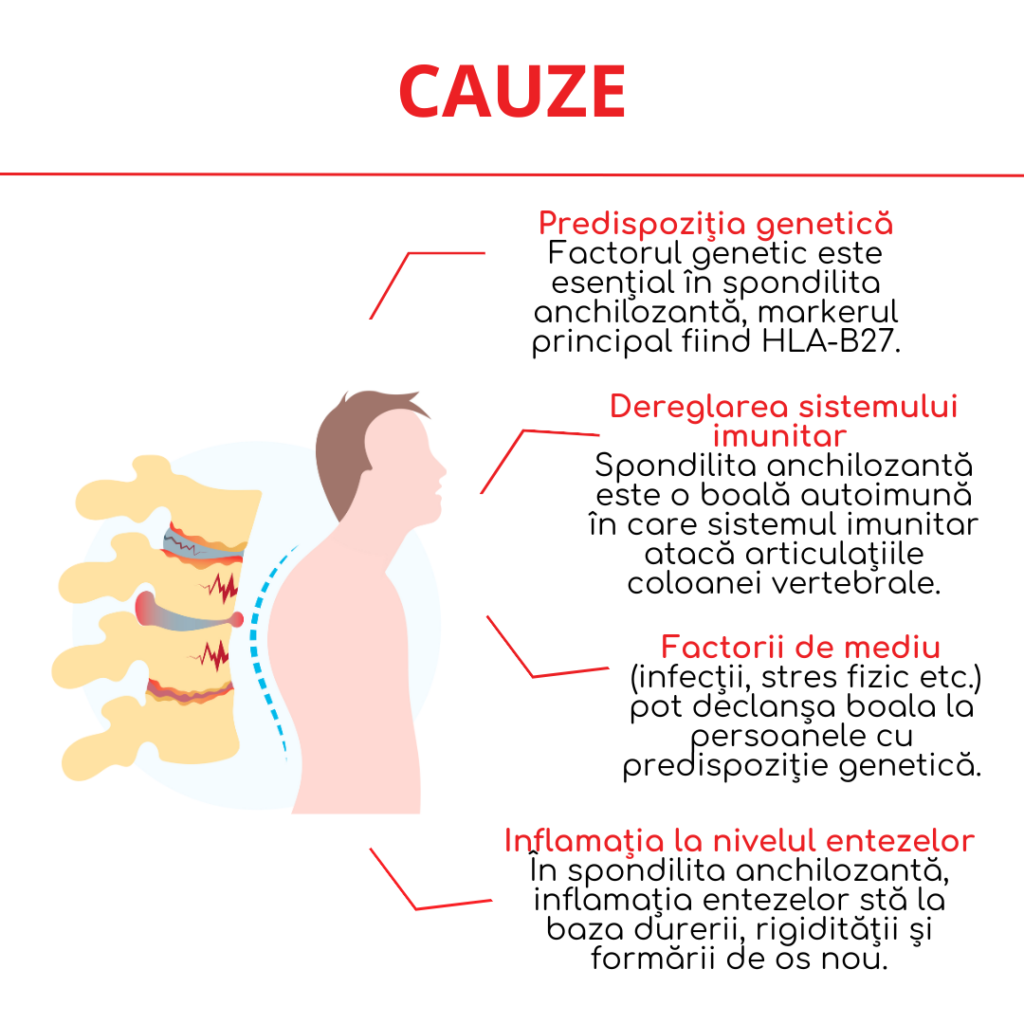
Spondilita anchilozantă este o boală cu etiologie multifactorială, ceea ce înseamnă că nu are o singură cauză clară, ci apare prin interacțiunea mai multor factori genetici, imunologici și de mediu. Deși mecanismele exacte nu sunt pe deplin elucidate, cercetările din ultimii ani au adus informații importante despre modul în care boala se declanșează și evoluează.
Predispoziția genetică
Factorul genetic joacă un rol central în apariția spondilitei anchilozante. Cel mai important marker asociat cu boala este HLA-B27, o moleculă implicată în reglarea răspunsului imun.
Persoanele care poartă acest marker au un risc semnificativ mai mare de a dezvolta boala, însă:
- nu toate persoanele HLA-B27 pozitive vor face spondilită
- boala poate apărea și la persoane HLA-B27 negative
Pe lângă HLA-B27, au fost identificați și alți factori genetici implicați în reglarea inflamației și a sistemului imun, ceea ce explică de ce boala poate apărea și în absența acestui marker.
Dereglarea sistemului imunitar (mecanism autoimun)
Spondilita anchilozantă este considerată o boală autoimună/inflamatorie, în care sistemul imunitar reacționează anormal și atacă propriile structuri ale organismului, în special articulațiile coloanei vertebrale.
Inflamația cronică apare la nivelul:
- articulațiilor sacroiliace;
- ligamentelor și tendoanelor (enteze);
- articulațiilor vertebrale.
Această inflamație persistentă duce, în timp, la distrugerea țesuturilor normale și la formarea de os nou, proces responsabil de rigidizarea coloanei.
Factorii de mediu
Deși predispoziția genetică este importantă, ea nu este suficientă singură pentru apariția bolii. Se consideră că anumiți factori de mediu pot declanșa boala la persoanele susceptibile genetic.
Printre aceștia se numără:
- infecțiile bacteriene sau virale (în special digestive sau urinare);
- modificările microbiomului intestinal;
- stresul fizic sau emoțional prelungit.
Există dovezi tot mai clare că intestinul joacă un rol important în reglarea sistemului imunitar, iar dezechilibrele florei intestinale pot contribui la declanșarea inflamației sistemice.
Inflamația la nivelul entezelor (entezită)
Un mecanism caracteristic spondilitei anchilozante este inflamația la nivelul entezelor, zonele unde ligamentele și tendoanele se atașează de os. Această inflamație (entezită) este considerată un punct-cheie în dezvoltarea bolii.
Entezita explică:
- durerea de călcâi;
- durerea la nivelul coastelor;
- rigiditatea coloanei;
- apariția formării de os nou.
Acest proces diferențiază spondilita de alte boli inflamatorii articulare, precum artrita reumatoidă.
De ce apare mai frecvent la tineri?
Spondilita anchilozantă debutează cel mai adesea între 15 și 40 de ani. Motivul exact nu este complet cunoscut, însă se presupune că:
- sistemul imunitar este mai activ în această perioadă;
- factorii genetici își manifestă efectul mai devreme;
- activitatea fizică intensă poate scoate mai ușor la iveală simptomele inițiale.
Acest debut precoce face ca boala să aibă un impact semnificativ asupra vieții profesionale și personale, dacă nu este diagnosticată și tratată la timp.
Durere mecanică vs. durere inflamatorie
Durerea de spate este extrem de frecventă în populația generală, însă nu toate durerile lombare au aceeași semnificație. În spondilita anchilozantă, durerea are un caracter inflamator, diferit de durerea mecanică obișnuită, iar această diferență este esențială pentru diagnostic.
Durerea mecanică de spate
Durerea mecanică este cea mai frecventă cauză de durere lombară în populația generală. Caracteristicile ei includ:
- apare după efort fizic sau suprasolicitare;
- se ameliorează la repaus;
- este mai intensă seara;
- nu este asociată cu rigiditate matinală prelungită.
Aceasta este tipică pentru afecțiuni precum lombalgia comună, contracturile musculare sau hernia de disc.
Durerea inflamatorie de spate
Durerea inflamatorie este sugestivă pentru spondilita anchilozantă și are următoarele trăsături:
- debut insidios, progresiv;
- apare înainte de 40 de ani;
- se agravează în repaus și noaptea;
- se ameliorează la mișcare și exercițiu;
- rigiditate matinală peste 30–60 de minute.
Prezența durerii inflamatorii lombare persistente mai mult de 3 luni este un semnal de alarmă care necesită evaluare reumatologică.
HLA-B27 – ce este și ce rol are în spondilită
HLA-B27 este adesea perceput ca un „test decisiv”, însă rolul său trebuie explicat corect. Este vorba despre o proteină prezentă pe suprafața celulelor, implicată în modul în care sistemul imunitar recunoaște structurile proprii și străine.
La persoanele cu spondilită anchilozantă, HLA-B27 este prezent într-un procent foarte mare, ceea ce sugerează o legătură strânsă între acest marker genetic și boală. Totuși, prezența HLA-B27 nu înseamnă automat că o persoană va dezvolta spondilită. Există numeroși indivizi sănătoși care sunt HLA-B27 pozitivi și nu vor avea niciodată simptome.
Pe de altă parte, absența HLA-B27 nu exclude diagnosticul, mai ales în cazul femeilor sau al formelor atipice de boală. Din acest motiv, testul HLA-B27 trebuie interpretat întotdeauna în context clinic, alături de simptome și investigații imagistice.
Pentru pacient, HLA-B27 este mai degrabă un indicator de susceptibilitate, nu o sentință și nici un test de confirmare absolută.
Simptomele spondilitei anchilozante
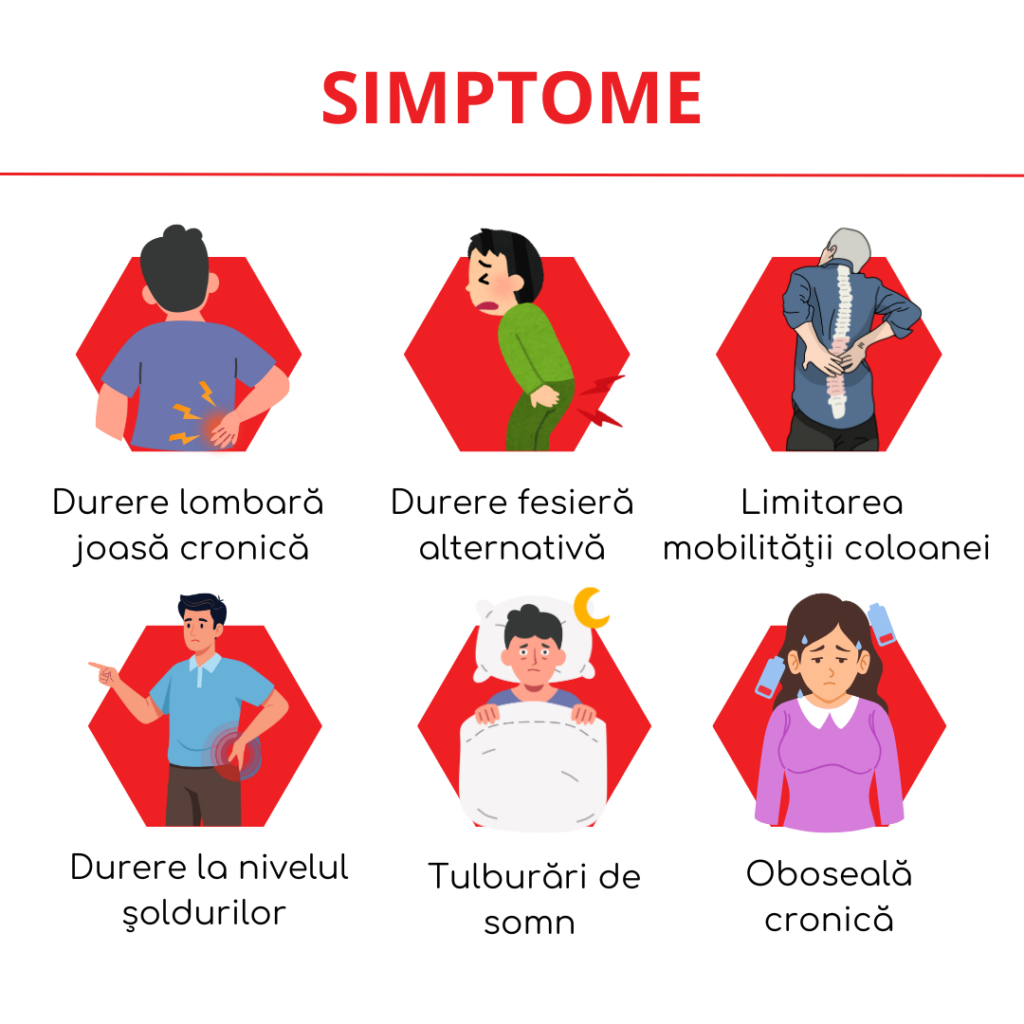
Debutul spondilitei anchilozante este adesea subtil, iar simptomele pot fi ignorate ani de zile. Inițial, pacientul poate acuza o durere lombară difuză, care apare fără o cauză clară și persistă mai mult de câteva luni.
Simptome musculo-scheletale
- durere lombară joasă cronică;
- rigiditate matinală prelungită;
- durere fesieră alternativă;
- limitarea mobilității coloanei;
- durere la nivelul șoldurilor sau umerilor.
Simptome generale
- oboseală cronică;
- scăderea capacității de efort;
- tulburări de somn din cauza durerii.
Oboseala este un simptom frecvent, cauzat de inflamația sistemică, și are un impact major asupra calității vieții.
/570x570/landing-page/doctor-hero-image.png)
Ai nelămuriri cu privire la cazul tău?
Consultă unul dintre cei peste 500 de doctori online
Doctori de top. Rapid. Confidențial
Scrie o întrebareManifestări extraarticulare în spondilita anchilozantă
Spondilita anchilozantă nu afectează exclusiv articulațiile, ci este o boală sistemică, cu potențial de a implica mai multe organe.
Afectarea oculară
- uveită anterioară acută: ochi roșu, dureros, fotofobie și vedere încețoșată.
Uveita este o urgență medicală și necesită tratament oftalmologic prompt.
Afectarea cardiovasculară
- tulburări de conducere cardiacă;
- inflamația aortei (rar);
- risc cardiovascular ușor crescut.
Afectarea pulmonară
- reducerea expansibilității toracice;
- scăderea capacității respiratorii;
- fibroză pulmonară apicală (rar).
Afectarea digestivă
- asociere cu boli inflamatorii intestinale;
- dureri abdominale cronice;
- diaree persistentă.
Diagnosticul spondilitei anchilozante
Diagnosticul precoce este esențial pentru prevenirea complicațiilor.
Investigații utilizate
- analize de sânge: VSH, CRP;
- testarea HLA-B27;
- RMN articulații sacroiliace (standard de aur în stadiile precoce);
- radiografie de bazin și coloană (când nu este disponibil RMN-ul.)
RMN-ul poate detecta inflamația activă chiar înainte de apariția modificărilor structurale vizibile radiologic.
Tratamentul medicamentos în spondilita anchilozantă
Tratamentul medicamentos în spondilita anchilozantă este individualizat și are ca obiective principale controlul inflamației, ameliorarea durerii și rigidității, precum și prevenirea progresiei structurale a bolii. Alegerea terapiei depinde de severitatea simptomelor, de gradul de activitate inflamatorie și de răspunsul pacientului la tratamentele anterioare.
Antiinflamatoarele nesteroidiene (AINS)
Antiinflamatoarele nesteroidiene reprezintă prima linie de tratament în spondilita anchilozantă. Aceste medicamente acționează prin reducerea inflamației și sunt eficiente în ameliorarea durerii lombare și a rigidității matinale, mai ales în stadiile incipiente ale bolii.
La mulți pacienți, AINS pot controla suficient simptomele, permițând menținerea mobilității și desfășurarea activităților zilnice. Cu toate acestea, administrarea lor pe termen lung necesită monitorizare atentă, deoarece pot avea efecte adverse la nivel digestiv, renal sau cardiovascular, în special la pacienții cu factori de risc asociați.
Terapia biologică
În cazul pacienților cu boală activă, care nu răspund adecvat la tratamentul cu antiinflamatoare nesteroidiene, se poate indica terapia biologică. Aceasta acționează țintit asupra mecanismelor inflamatorii implicate în spondilita anchilozantă.
Principalele clase utilizate sunt:
- inhibitorii de TNF-alfa
- inhibitorii de IL-17
Aceste medicamente reduc inflamația sistemică, scad durerea și rigiditatea și pot încetini progresia modificărilor structurale ale coloanei vertebrale. Introducerea terapiei biologice a reprezentat un pas major în tratamentul spondilitei anchilozante, schimbând semnificativ prognosticul și calitatea vieții pacienților cu forme moderate sau severe de boală.
Tratamentul biologic necesită evaluare și monitorizare periodică, fiind inițiat și urmărit exclusiv de medicul reumatolog.
Alte opțiuni de tratament
În anumite situații clinice, pot fi utilizate și alte opțiuni terapeutice, în completarea tratamentului de bază.
Infiltrațiile locale cu corticosteroizi pot fi utile pentru controlul inflamației și durerii la nivelul unei articulații sau structuri specifice, cum ar fi șoldul, genunchiul sau zonele de entezită. Acestea nu modifică evoluția generală a bolii, dar pot oferi ameliorare simptomatică temporară și pot facilita reluarea programului de recuperare fizică.
DMARDs convenționale (medicamente antireumatice modificatoare de boală) pot fi utilizate în cazurile în care spondilita anchilozantă se asociază cu afectare articulară periferică, cum ar fi inflamația articulațiilor membrelor. Ele nu sunt eficiente pentru afectarea axială (a coloanei vertebrale), motiv pentru care nu reprezintă tratamentul standard al bolii, ci o opțiune complementară, indicată doar în anumite forme clinice.
Tratamentul nemedicamentos
Kinetoterapia
- exerciții zilnice de mobilitate;
- stretching și postură;
- prevenirea anchilozei.
Activitatea fizică
- înot;
- mers pe jos;
- yoga și pilates adaptat.
Stil de viață
- renunțarea la fumat;
- menținerea greutății corporale;
- somn pe saltea fermă.
Viața cu spondilită anchilozantă
Diagnosticul de spondilită anchilozantă poate fi copleșitor, mai ales pentru o persoană tânără. Totuși, cu tratament modern și monitorizare regulată, majoritatea pacienților pot avea o viață activă, pot munci și pot face sport.
Adaptarea mediului de lucru, pauzele regulate de mișcare și ergonomia corectă sunt esențiale pentru menținerea funcționalității. La fel de important este și impactul psihologic al bolii. Durerea cronică și limitările funcționale pot favoriza anxietatea și depresia, motiv pentru care suportul psihologic și educația pacientului sunt componente importante ale managementului bolii.
Complicațiile spondilitei anchilozante
- anchiloză vertebrală;
- deformări ale coloanei;
- fracturi vertebrale;
- limitarea severă a mobilității.
Tratamentul precoce reduce semnificativ riscul acestor complicații.
Întrebări frecvente
Este o boală cronică, dar poate fi controlată eficient cu tratament adecvat.
Da, exercițiul fizic este recomandat și benefic, adaptat nivelului fiecărui pacient.
Există o predispoziție genetică, dar nu este transmisă direct.
Da, majoritatea pacienților pot avea o viață activă dacă boala este bine controlată.
Este eficientă și relativ sigură, dar necesită monitorizare medicală atentă.
/150x150/doctors/ELeBp3Khko3fHNArr/ELeBp3Khko3fHNArr-thumb)
